
Comment nous contacter?
info@transplantation.be
 +32 (0)4/366 72 06
+32 (0)4/366 72 06


Comment nous contacter?
info@transplantation.be
 +32 (0)4/366 72 06
+32 (0)4/366 72 06

Depuis1986, plus de 900 transplantations hépatiques adultes et pédiatriques ont été réalisées par l'équipe de l'université de Liège. Entre 40 et 50 transplantations sont réalisées chaque année au CHU de Liège, tant à partir de donneurs vivants (LRLT) que de donneurs décédés en mort cérébrale (DBD) ou circulatoire (DCD). En 2017, 49 greffes hépatiques ont été réalisées au CHU de Liège.

Evolution du programme de transplantation hépatique du CHU de Liège 1995-2018.
Le programme de l'université de Liège est connu pour ses techniques permettant d'utiliser moins (ou pas) de transfusion de produits sanguins. A ce titre, le centre de l'université de Liège est reconnu par les patients témoins de Jéhovah, et cette activité a été rapportée dans plusieurs publications internationales (Références : Réf 1 ; Réf 2 ; Réf 3 ).
La technique de transplantation hépatique cadavérique actuellement utilisée depuis plus de 25 ans est une technique décrite par le Pr Jacques Belghiti de Paris. Elle permet la conservation de la veine cave inférieure du receveur, et n'utilise pas de circulation extra-corporelle. La transplantation hépatique est une chirurgie lourde et complexe. Schématiquement, elle peut être divisée en trois temps:
Pendant le retrait du foie malade, un shunt temporaire entre la veine porte et la veine cave du receveur est souvent (mais pas toujours) réalisé. 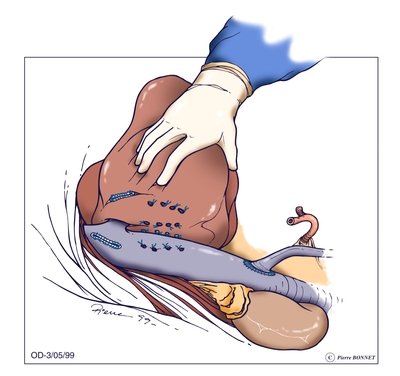
La reconstruction cave se fait selon une technique de large veno-venoplastie latérale. Cette technique chirurgicale est plus rapide, et la durée des interventions chirurgicales est maintenant de 3 à 5 heures. Un système de récupération du sang (appelé "cell saver") est systématiquement utilisé pour limiter le recours aux transfusions sanguines.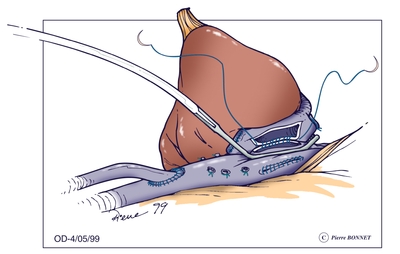
La transplantation hépatique peut également se réaliser à partir d’un donneur vivant familial. Il s’agit là d’une intervention chirurgicale plus difficile, et qui n’est pas dénuée de risques pour le donneur (mortalité de 0,5%).